Spis treści
Jakie są objawy zawału serca?
Zawał serca manifestuje się na różne sposoby, ale najczęstszym sygnałem alarmowym jest ból w klatce piersiowej. Może on wystąpić nagle z ogromną intensywnością lub narastać stopniowo. Oprócz bólu, pacjent może zmagać się z następującymi objawami:
- dusznościami,
- odczuwać ogólne osłabienie,
- zawrotami głowy,
- bladością cery,
- zimnym, lepkim potem,
- kołataniem serca,
- uczuciem mdłości.
Chociaż wspomniany ból w klatce piersiowej jest powszechnym wskaźnikiem, symptomy zawału mogą się znacząco różnić u różnych osób. Bywają one subtelne i trudne do zidentyfikowania. W niektórych przypadkach dochodzi do gwałtownego przyspieszenia akcji serca. Dlatego tak istotna jest znajomość potencjalnych objawów i natychmiastowa reakcja w razie ich wystąpienia.
Jakie nietypowe objawy mogą wystąpić przy zawale serca?
Nietypowe symptomy zawału serca mogą być mylące i łatwo je zlekceważyć, co niestety opóźnia rozpoznanie i rozpoczęcie właściwego leczenia. Przykładem może być ból ramienia lub pleców, który przypomina ten mięśniowy. Niestrawność, stany podgorączkowe, nagłe osłabienie czy zmęczenie także powinny nas zaniepokoić. Dodatkowo, zawroty głowy i zachwiania równowagi również zaliczają się do mniej standardowych objawów. Dusznica bolesna, choć kojarzona z sercem, w przypadku zawału może występować jako główny symptom. Znajomość tych subtelniejszych sygnałów jest kluczowa, by szybko zidentyfikować zawał i niezwłocznie zareagować.
Jakie są różnice między cichym a klasycznym zawałem serca?
Cichy zawał serca odróżnia się od typowego przede wszystkim subtelnymi objawami. Zamiast gwałtownego bólu w klatce piersiowej, promieniującego do ręki lub żuchwy, pojawiają się sygnały, które łatwo zignorować. Przykładowo, możesz nagle:
- poczuć się słabo,
- stać się bladym,
- mieć zawroty głowy lub trudności z oddychaniem.
Te symptomy są mniej charakterystyczne, dlatego cichy zawał często pozostaje nierozpoznany. To z kolei podnosi ryzyko poważnych konsekwencji, takich jak trwała szkoda w mięśniu sercowym lub rozwój niewydolności serca. Natomiast klasyczny zawał, z uwagi na swoje wyraźne i silne objawy, zazwyczaj zostaje szybko zidentyfikowany i podjęte jest odpowiednie leczenie. Niezależnie od rodzaju zawału, kluczowe jest wykonanie badania EKG. Umożliwia ono wykrycie śladów przebytego zawału, nawet tego, który przebiegł bez typowych symptomów. Blizna na sercu, widoczna na EKG, może być dowodem na to, że doszło do takiego incydentu. Ponadto, w trakcie aktywnego, klasycznego zawału serca, zapis EKG wykaże zmiany świadczące o jego niedokrwieniu.
Jakie są najczęstsze przyczyny zawału serca?
Zawał serca w większości przypadków jest konsekwencją miażdżycy, czyli stopniowego zwężania się tętnic wieńcowych. To zwężenie utrudnia przepływ krwi, prowadząc do niedotlenienia mięśnia sercowego. Dodatkowym zagrożeniem jest możliwość pęknięcia blaszek miażdżycowych, co inicjuje powstawanie zakrzepów. Te z kolei mogą całkowicie zablokować światło naczynia wieńcowego. Chociaż rzadziej, przyczyną zawału bywa również skurcz tętnic wieńcowych, który także ogranicza dopływ krwi do serca. Ryzyko wystąpienia zawału znacznie podnosi nadciśnienie tętnicze oraz niezdrowy tryb życia. Szczególnie niebezpieczne jest:
- palenie tytoniu,
- nieodpowiednia dieta,
- brak aktywności fizycznej.
Jak można sprawdzić, czy miałeś zawał serca?
Diagnostyka zawału serca wymaga przeprowadzenia kilku istotnych badań. Fundamentalne znaczenie ma elektrokardiogram (EKG), który rejestruje elektryczną aktywność serca i umożliwia wykrycie zmian charakterystycznych dla tego schorzenia, ujawniając zarówno świeże, jak i te przebyte zawały. Równie ważne są badania krwi, zwłaszcza pomiar poziomu troponin – ich podwyższone stężenie świadczy o uszkodzeniu mięśnia sercowego. Dodatkowo, echokardiografia, czyli echo serca, pozwala ocenić kurczliwość mięśnia sercowego i zidentyfikować obszary z nieprawidłową funkcją; jest to metoda szybka i efektywna w postawieniu diagnozy.
Jakie kroki należy podjąć w przypadku podejrzenia zawału serca?
Co robić, gdy obawiasz się zawału serca? W takiej sytuacji liczy się każda sekunda, więc priorytetem jest natychmiastowe wezwanie profesjonalnej pomocy! Niezwłocznie wybierz numer alarmowy 112 lub 999. Podczas oczekiwania na przyjazd karetki, zadbaj o komfort osoby, która źle się poczuła, pomagając jej przyjąć pozycję półsiedzącą – to ułatwi jej swobodne oddychanie. Upewnij się, że w pomieszczeniu jest dostęp świeżego powietrza, otwierając okno. Stale obserwuj, czy poszkodowany oddycha i czy jest przytomny.
Jeśli straci przytomność lub przestanie oddychać, natychmiast rozpocznij resuscytację krążeniowo-oddechową (RKO), która obejmuje:
- uciśnięcia klatki piersiowej,
- oddechy ratownicze.
Uciśnięcia powinny być wykonywane na głębokość około 5-6 cm, z częstotliwością 100-120 razy na minutę. Po każdych 30 uciśnięciach wykonaj 2 wdechy ratownicze. Kontynuuj RKO aż do momentu przybycia zespołu ratownictwa medycznego lub do czasu, gdy poszkodowany samodzielnie zacznie oddychać. W tak stresującej sytuacji zachowanie spokoju jest niezwykle istotne, ponieważ pozwoli Ci efektywnie udzielić pierwszej pomocy. Pamiętaj o tym!
Co to jest i jak działa elektrokardiogram?
Elektrokardiogram (EKG) to bezbolesne i nieinwazyjne badanie, które monitoruje elektryczną pracę serca. Podczas tego szybkiego testu, na skórę pacjenta przyklejane są elektrody, które rejestrują impulsy wysyłane przez serce. Zapis tych impulsów tworzy szczegółowy wykres, ukazujący rytm i regularność pracy serca. EKG odgrywa kluczową rolę w diagnostyce kardiologicznej, pozwalając na wczesne wykrycie różnorodnych schorzeń sercowo-naczyniowych, w tym groźnych zawałów serca. Dzięki temu badaniu lekarze mogą szybko reagować i wdrażać odpowiednie leczenie, poprawiając rokowania pacjentów z problemami sercowymi.
Co może wykazać EKG w kontekście zawału serca?
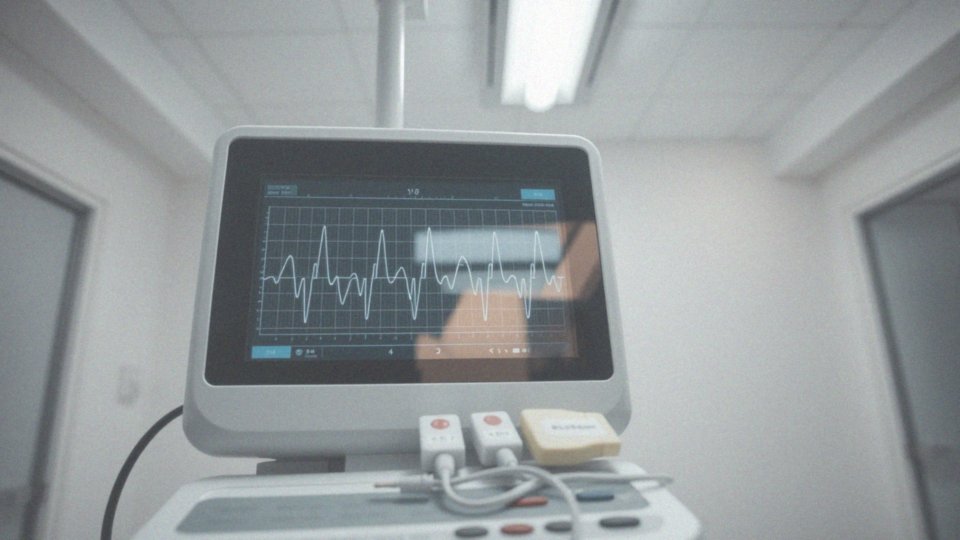
EKG to kluczowe badanie w wykrywaniu zawału serca. Dzięki niemu można zidentyfikować charakterystyczne zmiany świadczące o niedokrwieniu mięśnia sercowego, a nawet o jego martwicy. Podczas analizy EKG, lekarze szczególną uwagę poświęcają odcinkowi ST – jego podwyższenie alarmuje o ostrym zawale serca, wywołanym zazwyczaj całkowitym zamknięciem tętnicy wieńcowej. Z kolei obniżenie tego odcinka może wskazywać na zawał bez uniesienia ST (NSTEMI) lub po prostu na niedokrwienie. Dodatkowo, istotne są wszelkie modyfikacje w obrębie załamka T, które mogą objawiać się jako:
- jego odwrócenie,
- lub wyostrzenie.
Obecność tzw. patologicznych załamków Q informuje o przebytym w przeszłości zawale. EKG pozwala również precyzyjnie zlokalizować miejsce uszkodzenia serca i oszacować rozległość obszaru dotkniętego zmianami. Ta wiedza jest bezcenna dla planowania dalszego postępowania medycznego. Wykorzystując EKG, lekarze mogą szybko podjąć trafne decyzje terapeutyczne.
Jakie badania krwi potwierdzają przebyty zawał serca?

Badania krwi są nieodzownym elementem diagnostyki po zawale serca. Wraz z EKG, wspomagają one potwierdzenie rozpoznania i oszacowanie stopnia uszkodzenia mięśnia sercowego. Kluczową rolę odgrywają tzw. markery sercowe, a zwłaszcza troponiny. Te białka, uwalniane do krwiobiegu w momencie degradacji komórek mięśnia sercowego (kardiomiocytów), stanowią jasny sygnał martwicy po zawale. Analizując zmiany w ich stężeniu, lekarz może określić czas wystąpienia zawału i monitorować proces gojenia.
Niemniej jednak, diagnostyka laboratoryjna po zawale wykracza poza same troponiny. Ważne jest również wykonanie:
- morfologii krwi, która dostarcza cennych informacji o ogólnym stanie zdrowia pacjenta i pomaga wykryć ewentualne stany zapalne, często towarzyszące zawalom,
- pomiaru stężenia kreatyniny, pozwalającego na ocenę funkcji nerek – jest to bardzo istotne przy doborze odpowiednich leków i ustalaniu ich dawkowania po przebytym zawale,
- badania elektrolitów (sodu, potasu i magnezu), które mają wpływ na rytm serca, a ich zaburzenia są częste po incydentach sercowych.
W określonych przypadkach, lekarz może zdecydować o zleceniu badania D-dimerów, na przykład w sytuacji podejrzenia powikłań zakrzepowo-zatorowych.
Jakie stężenie NT pro-BNP wskazuje na zawał serca?
Badanie stężenia NT-proBNP we krwi to ważny element diagnostyki, szczególnie przydatny w identyfikacji zawału serca, zwłaszcza u pacjentów z dusznościami. Jeśli poziom NT-proBNP przekracza 900 pg/mL, powinno to wzbudzić czujność lekarza, choć interpretacja wyniku zawsze musi uwzględniać ogólny stan zdrowia danej osoby. NT-proBNP pozwala na różnicowanie przyczyny duszności – czy źródłem problemu jest serce, czy płuca. Jego podwyższony poziom sugeruje, że serce jest nadmiernie obciążone i może wskazywać na potencjalne uszkodzenie. Należy jednak pamiętać, że podwyższony NT-proBNP to nie jedyny wskaźnik zawału i konieczne jest przeprowadzenie dodatkowych badań. Dokładna diagnoza wymaga na przykład wykonania EKG i oznaczenia poziomu troponin. Dopiero kompleksowa analiza wszystkich wyników badań pozwala na uzyskanie pełnego obrazu sytuacji pacjenta.